Imunitatea specifică și nespecifică
Organismul are un non-specifice (înnăscute) imunitar de aparare. care este completat de specifice (dobândite) apararea imunitar, permitand rezista bacterii, virusuri, fungi, paraziți și macromoleculelor străini. Funcții de protecție ale unui act organism prin antigen, adică. E. agenți care stimulează sistemul imunitar specific, prin activarea limfocitelor T antigen-specifice (celule T) și limfocite B (celule B). Limfocitele B se diferențiază în celule plasmatice (celule plasmatice), secretând antigen specific de anticorpi (imunoglobuline Ig) (B). Ig neutralizate și opsonizare antigene și activează sistemul complement. Aceste mecanisme asigură recunoașterea specifică a antigenului relevant și îndepărtarea sa ulterioară de nespecifică. Unele dintre T și B sunt celule de memorie imunitar.
limfocite fără precursori ai receptorilor de antigen sunt supuse preprocesare în timus (T) și măduva osoasă (B). Aceste organe produc monospecific la celule 108 T sau B, fiecare dintre care este direcționat împotriva antigenului specific. Celulele naive T și B, care nu au fost încă întâlnite antigen, care circulă în corp (limfatic sângele periferic → → limfă țesut → sânge) și suferă de expansiune și selecție clonală după contactul cu antigenul specific (de obicei, în țesutul limfatic). Apoi, celulele incep sa-si imparta rapid, producând numeroase celule fiice monospecifici. Progeniturile se diferenția în celule plasmatice (celule plasmatice) sau în celulele „armate“ T care initiaza distrugerea antigenului.
Clonală ștergere - un mecanism de distrugere a receptorilor limfocitelor împotriva propriilor țesuturi. După contactul inițial cu antigenul lor autospetsifichnym aceste limfocite în stadii incipiente de dezvoltare sunt distruse în timus sau măduva osoasă. Clonală ștergere duce la toleranță imunologică central. Capacitatea sistemului imunitar de a distinge între antigene endogene și străine numit de recunoaștere, „sa-străin“. Această capacitate este format aproape imediat de la naștere. Toate substanțele întâlnite de această dată organismul sunt considerate a fi endogene ( „lor“), altele sunt identificate ca fiind străine ( „străin“).
Inabilitatea de a distinge între componentele endogene și exogene manifestă ca boli autoimune.
La primul contact cu virusul (de exemplu, virusul rujeolei) mecanisme imune nespecifice nu pot de obicei preveni proliferarea și dezvoltarea rujeolei virale. Sistemul imunitar specific cu ei T-killer (B2) și Ig (primul IgM, urmat de IgG; EOI) reacționează merge lent răspuns imun primar, sau sensibilizare. După activarea funcțiilor imunitare patogen este distrus, t. E. O persoană care revine din pojar. răspuns imun secundar sau de sensibilizare: în infecția secundară a IgG specific produs mult mai rapid. Virusul este distrus rapid, iar boala este a doua oară nu se dezvolta. Această formă de protecție împotriva bolilor infecțioase se numește imunitate. El poate fi atins prin vaccinare folosind un antigen special (imunizarea activă). Imunizarea pasivă poate fi realizată prin introducerea gata-lg (ser imun).
Imunitatea nespecifică [citare]
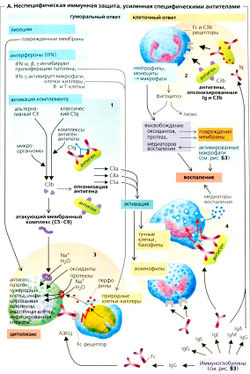
Protecția imună A. nespecifică, întărită de anticorpi specifici
Lizozimul și factorii complementului prezenți în plasmă (A1), precum și celule „natural“ killer (NK) și fagocite, în special neutrofile și macrofage, care sunt derivate din monocite care migrează în țesut (A2), joacă un rol important în imunitatea înnăscută. In corpul circulant neutrofile, monocite și eozinofile. Ei au receptori de chemokine (de exemplu, CXCR1 și 2 pentru IL-8) și fixate cu ajutorul diferitelor chemokine (de exemplu, IL-8) la acele locuri în care bacteriile au invadat (chemotaxis). Aceste celule sunt capabile să migreze. Ele sunt fixate pe endoteliu (marginatsiya) folosind selectins, penetrează endoteliu (diapedeză), absorb și oxid de microorganisme daune care utilizează oxidanți lizozim (de exemplu, H2O2), radicali de oxigen (O2, OH * și azot (N0). Pentru aceasta trebuie clivaj (liza) folosind enzime microorganisme lizozomi. în cazul în care antigenul este prea mare pentru clivaj (vierme parazitare și t. d.), aceste celule, de asemenea, ekzotsitiruyutsya alți agenți implicați în imunitate nespecifică (de exemplu, proteaze și proteine citotoxice ).
Reducerea enzime precum catalaza și superoxid dismutază, concentrația de oxidant este menținut, în general, la un nivel scăzut. Această condiție este adesea încălcată, în special în activarea macrofage (vezi. De mai jos și BZ), să utilizeze pe deplin efectul bactericid al oxidanți. Cu toate acestea, există o inflamație (A2,4) daune celulelor implicate în protecția nespecifică, și, în unele cazuri, chiar și alte celule.
Opsonizarea (A1, 2) este în legarea opsonins, cum ar fi IgG și completează factor C3b, domenii cu antigen specific fagocitoza astfel amplificată. Aceasta este singura modalitate de a fagocita bacterii cu coajă de polizaharide. Fagocite au receptori de pe suprafața (antigennezavisimogo) IgG Fc-segment și pentru C3b. Astfel antigensvyazannye C3b și IgG se leagă la receptorii lor corespunzători, legând astfel procesul de fagocitoză nespecifica cu sistemul specific de apărare imună. proteine de legare a glucidelor (lectine) plasmatice - collectins (de exemplu, proteina manoza), care sunt fixate pe pereții celulelor de microbi, de asemenea, acționează ca opsonins nespecifice.
cascadă complementul este activat de antigeni opsonizovannymi Ig (calea clasică) și antigeni neopsonofilnymi (rută alternativă) (A1). componentele complementului NWA, C4A și C5a activează bazofile și eozinofile (A4). Complement Componente C5 la C9 membrannoatakuyuschy genera complex (MAC) care puncții și ucide bacteriile (Gram negative) prin citoliza (AZ). Această protecție ajută la formarea lizozimul (muramidaza =), o enzima care distruge peretele celular bacterian, murein ce conține. Acest lucru se întâmplă în granulocite, plasmă, limfă, și secreții.
Celulele „naturale“ killer (NK) - sunt limfocite granulare mari, specializate în protecția nespecific împotriva virușilor, micobacterii, celulele tumorale, etc. Ei recunosc celulele infectate si tumorale pentru „suprafață străină“ și asigurat prin sale Fc-receptori .. lgG-opsonizate în antigenii de suprafață (citotoxicitate celulară dependentă de anticorpi, ADCC, AZ). Perforins, zkzotsitiruemye „naturale“ celule ucigașe, formând pori în pereții celulelor țintă, facilitând astfel liza lor ulterioară (citoliza). Acest lucru nu numai că împiedică proliferarea patogen (celule de instrumente de enzime), dar, de asemenea, aceasta (și alți agenți patogeni intracelulari) alte mecanisme de apărare ale obiectului atac face.
Diverse interferoni (IFN) stimulează activitatea "naturale" celule ucigașe: IFN-a, IFN-p și într-o măsură mai mică, IFN-y. IFN-a și IFN-β eliberate în principal de leucocite și fibroblaste, în timp ce IFN-y este furnizat de celulele T activate și celule killer „naturale“. Celulele infectate cu virus primeste o cantitate mare de interferon care duce la virus crescut la celule neinfectate la viruși. Defensins - peptidelor citotoxice eliberate de fagocite. Ele pot avea un efect citotoxic nespecifice asupra agenților patogeni, care sunt rezistente la „naturale“ celulele Ucigași (de exemplu, prin formarea de canale de ioni in membranele celulelor tinta).
Macrofagele sunt derivate din monocite care migrează în țesut. Unele macrofage primare mobile (macrofage libere), în timp ce celelalte (macrofagele fixe) delimitate printr-o regiune, cum ar fi găsit în sinusoidal hepatic (celule Kupffer), alveolele pulmonare, splina seroasa intestinului sinus, noduli limfatici, piele (celule Langerhans), articulare fluid (sinovial A-celule), creier (microglia) sau endoteliului (glomeruli exemplu renal). mononucleare sistem fagocite cerule engleză. MPS) - este un termen general pentru monocitele care circulă în sânge, macrofage și care circulă în țesuturi. Macrofagele recunosc componente relativ nespecifice carbohidrați pe suprafața bacteriilor, și le absorb prin fagocitoză. Macrofagele activate în cazul în care agenții patogeni supraviețuiesc în phagosome (cm. Mai jos și BR).
Imunitatea specifică: mediată celular răspuns imun [edit]
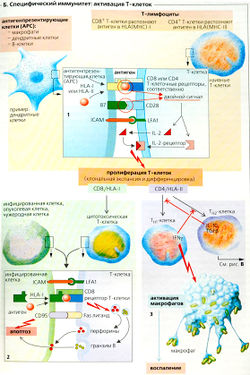
B. Imunitatea specifică: activarea celulelor T
Deoarece un răspuns imun specific mediat celular folosind „armate“ celule T efectoare necesită activarea de câteva zile, este numit tip întârziat răspuns imun. Aceasta necesită implicarea celulelor specializate care prezintă antigen (APC): celulele dendritice, macrofage și celule B. Celulele și prezintă peptide antigenice APC-tratate pentru celulele T asociate cu MHC-1 și MHC-ll proteine, transmițând astfel un semnal costimulator necesar pentru activarea celulelor T naive. (Genele care codifică aceste proteine sunt majore complexul de histocompatibilitate (MHC) I (MHC-1) și II (MHC-ll) clase; HLA [antigen leucocitar uman) - denumire adoptată MHC om) infectate celule dendritice (localizate in. în principal, în țesutul limfatic), de obicei, acționează ca APC. O astfel de prezentare a antigenului HLA-dependent (B1) include administrarea unui antigen în situsul de legare a HLA. ICAM [din limba engleză, molecula de adeziune intracelulara) pe suprafața APC este apoi asociată cu LFA1 (1 antigen asociat cu funcția limfocitară) pe membrana celulelor T. Atunci când celulele T specifice pentru antigenul pentru a forma o legătură complexă este îmbunătățită, iar ARS semnal dublu promovează activarea și selecția clonală a celulelor T (B1).
semnal dublu APG este format din: 1) recunoașterea antigenului (antigen HLA-dependent I sau clasa II) cu receptorii de celule T și co-receptori, și 2) semnal-os mulyatornogo, adică proteina 67 (legarea la proteina APC) .. CD28 pe celula T (B1). molecula CD8 pe celulelor T citotoxice (T-cell = celula T-killer) și molecula CD4 pe celulele T helper (TH-cell) funcția în calitate de co-receptori. Atunci când se produce legarea antigenului fără co-stimulare (de exemplu, în ficat, în cazul în care nu există APC), limfocitele B sunt inactivate, adică. E. deveni viguros si dezvolta tolerantei imune periferice.
Celulele T pot primi ARS semnal dublu de la macrofage infectate sau celule B, permițând legarea receptorilor lor la antigenul (de exemplu, venin de insecte sau de șarpe sau un alergen). semnal dual APC cauzează celulele T pentru a secreta interleukina-2 (IL-2) și se leagă de receptorul corespunzător de interleukina-2 (B1). IL-2 este un adevarat semnal pentru aceste expansiune clonală monospecific celulelor T. El lucrează prin mecanisme autocrine și paracrine.
Folosind IL-2 inhibitori, cum ar fi ciclosporina A, imunodepresie puternic poate fi realizat, de exemplu, în transplantul de organe.
În timpul expansiunii clonale a celulelor T diferentia in trei "armate" subtip r. Celulele T E. citotoxici (celule T sau celule T-killer) și de tip T-helper I (celule Th1) și tip II (Th2 celule). Aceste celule nu au nevoie de un expres un costimulation și alt tip de molecule de adeziune (VLA-4 în loc de L-selectină), prin care acestea sunt acum fixate pe endoteliu tesutul inflamat (mai degrabă decât în țesutul limfatic așa cum au făcut predecesorii lor neantrenat].
Celulele T-killer dezvolta de naiv conținând CD8 (CD8 +) celule T după prezentarea antigenului HLA-l-dependent (B2). prezentarea antigenului endogena se produce atunci când proteina absoarbe HLA-I antigen (proteina citosol patogen) din citoplasmă APC, așa cum se întâmplă de obicei. La receptorul de celule T, proteine, o celula T killer capabile să recunoască HLA-I CD8-asociate - antigene restricționate la infectat (virus) celule endogene asupra celulelor tumorale, și pe celulele organelor transplantate. Acest lucru duce în mod constant la apoptoza celulară (moartea celulară programată) sau necroză. Corelarea cu Fas-ligand CD95 (= Fas) conduce la fel ca proteaza granzimă B care intră în celulă prin pori formați prin perforin absorbite (prin exocitoză) (B2).
Atunci când o prezentare dependentă HLA-ll-a (B1) un antigen din vezicule intracelulare (de exemplu absorbite (prin fagocitoză) bacterii sau proteine ale învelișului viral, adică. E. O prezentare a antigenului exogen), celulele T CD4 + naive sunt transformate în T helper imature (7 / ud), care se diferențiază în celule Th1 sau T. Celulele TH1 sunt induse de răspuns inflamator și promovează activarea macrofagelor folosind IFN-y (BZ), în timp ce celulele Th2 sunt esențiale pentru activarea celulelor B (B2). Celulele Th1 și TH2 suprima reciproc, astfel încât doar un singur tip de celule din cele două va prevala în răspunsul imun mediat celular (BR).
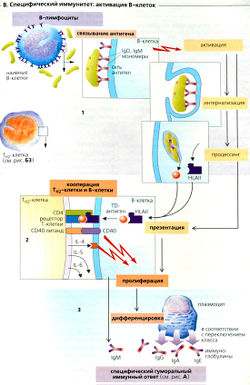
Imunitatea specifică: activarea celulelor B
Imunitatea specifică: răspunsul imun umoral [edita]
Imunitatea umorală - este o funcție a celulelor B (B1). monomeri și IgM IgD numeroși, atașat la suprafața celulelor B, se leagă de antigenul corespunzător (IgM în soluție există ca un pentamer). Rezultat lg antigensvyazannyh rețea duce la internalizare (absorbție) și complex antigen-anticorp prelucrat în celulele B. Cu toate acestea, activarea celulelor B necesită un al doilea semnal care poate fi furnizată cale directă de la thimic-independent (TI, din engleză, independ) antigen (de exemplu, polizaharidă bacteriană) sau indirect - de la TH2 kpetok if-timus dependente (TD, din engleză, depind) antigen . În acest ultim caz, celulele B transmit celule antigen TD TH2 restricționate HLA-ll-(B2). Când receptorul celulei T C04-asociate (TCR) Celulele Th2 recunosc antigenul pe suprafața celulelor TH2 exprimate ligand CD40 (liganzi CD40 se leaga de proteinele CD40 de pe suprafata celulelor B) și secretat IL-4. ligandul CD40 și IL-4 (denumit în continuare IL-5 și IL-6) stimulează selecția clonală a celulelor B, secreția de IgM și diferențierea acestora în celule plasmatice (EOI). lg schimbare de clasă pot să apară înainte de diferențiere, t. e. folosind îmbinarea alternativă a ADN-ului poate fi exprimat diferite tipuri de lanțuri grele lg. De aceea, IgM este convertit în IgA, IgG sau IgE. Toate tipurile lg, derivate dintr-o clonă de celule B, sunt monospecific la același antigen. Celulele plasmatice formate după comutarea claselor, produc doar un singur tip de imunoglobulină.