Cauzele infarct miocardic - la bărbați, la femei, de la ceea ce se întâmplă, de ce acolo,
infarct miocardic - o anumită zonă de necroză a mușchiului inimii, care este asociat cu o încălcare bruscă a alimentării sale cu sânge.
În primul rând, fluxul de sânge la cardiomiocite slăbit brusc și apoi se oprește complet rezultând într-o moarte celulară marcată, iar zona afectată nu funcționează.
Cel mai adesea este o stare patologică se dezvoltă la pacienții 40 la 60 de ani, dar pe fondul stresului sever si a bolilor asociate si atacurile de cord pot sa apara la persoanele mai tinere și chiar copii.
- Toate informațiile de pe acest site este de explorare în natură și nu este un ghid de acțiune!
- diagnostic precis medicul dumneavoastră poate doar!
- Va rugăm să nu cereți să sine, ca o programare la un specialist!
- Sanatate pentru tine si familia ta!
Ceea ce contribuie la alimentarea cu sânge afectată la miocard
infarct miocardic poate cauza multi agenti patologici diferite sau combinații ale acestora, iar în unele cazuri, această condiție este o complicație a unei varietăți de boli funcționale sau organice. Dar toți acești factori cauzali externi și interni împărtășesc mecanisme comune de atac de cord: o deteriorare persistentă a perfuziei miocardice.
Astfel, există o încetare a alimentării cu sânge la celulele inimii, o schimbare în procesele metabolice și de necroză tisulară cu înlocuirea cicatrice secțiunea deteriorată. Prin urmare, este important să se știe de unde există o schimbare bruscă în circulația anumitor zone ale inimii care determină localizarea vetrei miocardic.
Principalele motive pentru deteriorarea sau întreruperea fluxului sanguin la nivelul inimii sunt:
Îngustarea arterei coronare în boala cardiacă ischemică sau ingrosarea stratului interior al vaselor coronare
- prin îngustarea arterelor coronare este remarcat de aprovizionare insuficientă cu sânge într-o anumită porțiune a mușchiului inimii, cardiomiocite anoxie și lipsa de curgere a acestora nutrienți;
- angină pectorală (boală cardiacă ischemică), aceste procese patologice sunt cauzate de spasme (contracția musculară), sau îngustarea arterelor coronare - relaxarea lor la timp duce la restabilirea fluxului sanguin deranjat, dar sub influența diverșilor factori nefavorabili pot dezvolta spasme persistente, ceea ce duce la un atac de cord o anumită zonă a inimii;
- intimei îngroșarea vaselor de sânge care alimentează inima, în cele mai multe cazuri este ireversibil și în cele din urmă duce la ingustarea progresiva a lumenului.
Tromboza arterelor coronare
- întreruperea fluxului sanguin asociat cu ocluzia tromb sau embol;
- trombii sunt formate treptat în lumenul vasului coronarian și de călătorie emboli cu fluxul sanguin la nivelul altor vase (tromboembolismului);
- cu încălcarea persistentă a fluxului de sange se dezvolta in arterele coronariene intacte.
O creștere semnificativă a cererii a mușchiului inimii de oxigen (hipoxie)
Această situație apare de obicei cu o tensiune a mușchiului cardiac substanțial efectuarea vaselor de active coronariene exerciții fizice de expansiune necesară neadaptare și cerințele de oxigen și intră în țesutul.
Aceste mecanisme de dezvoltare a stării de boală considerată universală, apar în diferite boli și să explice moartea celulelor cardiace, în fiecare caz, sunt o cauza majora a bolilor.
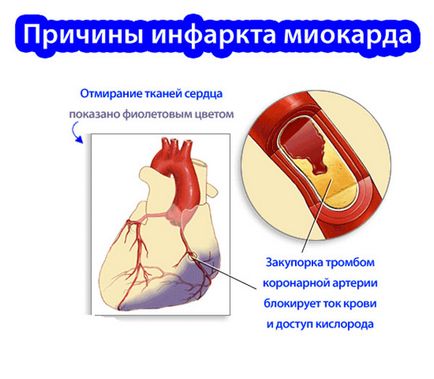
Cauzele infarct miocardic
Cauzele infarct miocardic este divizat convențional în două grupe principale:
Schimbările Distinct arterelor coronare aterosclerotice (ateroscleroza)
Acesta este de aproximativ 95% din toate cauzele de modificări patologice grave ale mușchiului cardiac, ceea ce duce la necroza părților sale separate.
Modificări Neateroskleroticheskie în arterele coronare
- Leziunile inflamatorii (vasculită, arterita);
- îngroșarea peretelui arterial;
- leziuni traumatice;
- embolism;
- hipoxie miocardică;
- tulburări de coagulare;
- Complicații după o intervenție chirurgicală;
- anomalii ale vaselor coronare.
Probabilitatea de infarct miocardic este crescută dacă există următorii factori de risc sunt asociate cu următoarele fenomene:
- lipsa de exercițiu;
- stres, psiho-emoțional stres, oboseală;
- obezitate;
- obiceiuri proaste (fumat, droguri și abuzul de alcool);
- predispoziție genetică (atacuri de cord in randul rude de sânge).
- hipercolesterolemia și hiperlipidemia, rezultând în formarea plăcilor aterosclerotice;
- hipertensiune;
- boală arterială coronariană;
- boli endocrine (diabet zaharat, hipertiroidism, patologia suprarenale);
- boli autoimune.
Pentru a evita dezvoltarea acestei boli pune viața în pericol, este necesar să se cunoască ce se întâmplă de la infarct miocardic și eliminarea în timp util toți factorii care determină etiopatogenenticheskie principalele mecanisme ale acestei boli.
ateroscleroza
Ateroscleroza - o stare patologică asociată cu depunerea de grăsimi (compuși de colesterol) sau grăsime, formațiuni proteice de pe mantaua interioara a arterelor, cauzând apariția plăcilor aterosclerotice. Ei îngusta lumenul vaselor coronariene și afecta în mod semnificativ fluxul sanguin coronarian.
Până în prezent, această patologie este cea mai frecventa boala de inima si vasele de sange, iar principala cauză a infarctului miocardic.
Apariția modificărilor vasculare aterosclerotice apar treptat într-o lungă perioadă de timp, astfel încât boala este adesea diagnosticată la pacienții vârstnici cu leziuni multiple ale vaselor mici și mari (inima, creier, rinichi, ochi, aortă). Dar, în anumite condiții, aceste modificări ale peretelui vascular pot apărea, de asemenea, la pacienții mai tineri.

- predispoziție genetică la modificări ale metabolismului lipidic persistente în organism, creșterea colesterolului din sânge;
- fumat;
- un consum continuu de cantități mari de grăsimi animale, prăjiți și alimente grase;
- obezitate;
- abuzul de alcool;
- boli endocrine și boli care provoacă tulburări ale metabolismului grăsimilor în organism.
Patogenia încălcarea constantă a alimentarii cu sange a tesutului inima in ateroscleroza este aparitia consecventă a celor trei etape ale modificărilor patologice:
- obliterare vasculară semnificativă sau mică ruptura plăcii coronare si ulcerația in artere mari;
- Tromboza ca reacție protectoare a organismului;
- spasm reflex al vasului.
Cel mai adesea, plăcile sunt formate în vasele arteriale mari, iar la un moment dat există o separare a acestora, precum și blocarea unuia sau mai multor vase de coronare ale maselor ateromatoase inima.
In cele mai multe cazuri, o scădere a fluxului sanguin în arteriolelor, ceea ce duce la eliberarea de substante care activeaza sistemul de coagulare și conduce la formarea de cheaguri de sânge. Toți acești factori determina spasm reflex al vasului afectat, fluxul sanguin se opreste complet, cauzand necroza.
În prezent, diagnosticul în timp util a aterosclerozei și a măsurilor de remediere necesare (reducerea colesterolului din sânge, normalizarea metabolismului lipidic sau tratament chirurgical prin stentarea arterelor cu îngustarea semnificativă ei).
Aceasta restabilește fluxul sanguin la nivelul miocardului, activează formarea rețelei colaterale și previne atacurile de cord.
Inflamarea arterelor coronare
inflamație persistentă a arterelor coronare (coronaritis) însoțite de umflare marcată și etanșarea pereților, adesea urmată de rigidizarea arterelor cochilii interioare și de mijloc. În același timp, există o îngustare semnificativă a lumenului arteriolelor, a scăzut elasticitatea și probleme cu fluxul sanguin la nivelul inimii.
Atunci când sunt expuse la diverși factori care cresc cardiomiocitele cererii de oxigen, tahicardie sau spasm suplimentar - infarct se pot dezvolta.
Principalii factori care contribuie la dezvoltarea infarctului miocardic cu arterita, sunt:
- creșterea activității fizice;
- stres;
- fumat;
- utilizarea de stupefiante.

Cauzele infarct miocardic în timpul arterita coronariene:
- inflamația reumatică a vaselor coronare;
- procese specifice inflamatorii (sifilis, tuberculoza);
- boli autoimune (lupus, periartrită nodulară), și alte patologii însoțite nave cardiace coronariene.

leziuni traumatice ale toracelui, Rănile traumatice de obicei deschise si penetreaza provoca daune directe la miocard. Aceasta provoacă moartea cardiomiocite și a modificărilor kardioskleroticheskie posttraumatice focale, dar acest proces patologic este diferit de un atac de cord asupra mecanismului de apariție.
Riscul de infarct miocardic se produce atunci când leziunile piept închise, care sunt însoțite de anumite site-ul contuzie cardiacă. În acest caz, din lumenul unui vas de sânge ia o parte din sânge, iar câteva zile mai târziu se dezvoltă ischemie miocardică și activarea compensatorie a sistemului de coagulare cu apariția unui cheag de sânge în lumenul arterei.
În funcție de mărimea trombusului și gradul de afectare a fluxului sanguin sansa de a dezvolta atacuri de cord post-traumatice este suficient de mare, pe fondul impactului unor factori precipitanți suplimentare sau comorbidități.
Medicii nu avertiza pacientii cu privire la riscul unui atac de cord după leziuni piept închise. De aceea, se recomandă spitalizarea și observarea dinamică a pacientului înainte de a finaliza stabilizarea stării sale.
peretelui arterial crescută
Există o serie de stări patologice care conduc la o perturbare a modificărilor metabolice și a metabolismului.
- mucopolizaharidoze;
- amiloidoza;
- calcificări
- Boala Fabry;
- homocistinuriei;
- modificări hiperplazice în pereți după radioterapie sau împotriva utilizării necorespunzătoare a contraceptivelor hormonale.
Este de notat modificari moleculare in interiorul peretii arterelor apar depuneri de substanțe definite, determinând o îngroșare progresivă a peretelui vasului cu o reducere semnificativă a fluxului sanguin coronarian.
Aceste procese și, treptat progresează sub influența unor factori (vasospasm, efort fizic, aportul de diferite medicamente, fumatul, consumul de droguri) creste riscul de infarct miocardic, dar în acest caz, se consideră a fi apariția modificărilor organice complicații ale arterelor coronare.
embolism coronariană
Embolism a vaselor coronare ale inimii - o artera obliterarea inima rupt de pe un cheag de sânge.
Această condiție se poate dezvolta:
- endocardită infecțioasă (inflamația embolul oral ventriculare microbiene în acest caz sunt concentrațiile de celule bacteriene și limfoide, exudate inflamatorii);
- în alte tipuri de endocardite (nonbacterial, autoimună);
- implantarea valvelor inimii și a vaselor mari, cateterism cardiac și apariția cheagurilor de sânge, ca urmare a activării coagulării și a sistemului imunitar;
- atunci când valve cardiace fibroelastomah;
- la fracturi izbește de măduvă osoasă și în contact cu particulele din fluxul sanguin, cu osteomielită (rar).
Cauza tromboembolism în 98-99% sunt bolile inflamatorii ale inimii si a valvelor aortice, cu hit emboli in inima la stânga. Aceste boli rareori cauza de atacuri de cord, dar în același timp, să contribuie la dezvoltarea tromboembolice ample atacuri grave și care pun viața în pericol inima.
În această încălcare persistentă a alimentării cu sânge apare brusc, cu absența perioadei predinfarktnogo. Trombilor complet obliterantă arterelor coronare fluxul de sânge se rupe, cauzând apariția unor zone extinse de necroză. Restabilirea fluxului sanguin, în cele mai multe cazuri imposibil.
hipoxie miocardică
Există anumite situații în care inima este de lucru mai activ, în cazul în care acesta se produce pe fundalul funcționalitate limitată sau modificări patologice organice în arterele coronare - probabilitatea de infarct miocardic.
Principalele motive sunt considerate a fi bolile în care este necesar să se contracteze cu o mai mare forță crește în mod semnificativ ritmul cardiac (tahicardie) sau miocardului.
nevoi crescute de cardiomiocite de oxigen apar:
- stenoza aortica;
- când malformațiile valve aortice;
- atunci când pronunțată creștere a hormonului tiroidian din sânge (hipertiroidism), patologii ale hipofizei și hipotalamusului;
- cu scăderi persistente și prelungite ale tensiunii arteriale (hipotensiune arterială, șoc).
tulburări de coagulare
În anumite condiții patologice cheaguri pot apărea în lumenul arterelor coronare.
Această condiție se dezvoltă atunci când activarea anormală a sistemului de coagulare a sângelui:
- la trombocitoza (niveluri de trombocite);
- în DIC - sindromul (sepsis, traumatisme);
- cu policitemia.
În aceste condiții, mai multe cheaguri apar în mod aleatoriu în vase diferite, colmatarea-le clearance-ul. Obliterarea arterelor coronare care provoacă ischemie miocardică acută.
consecințe post-operatorie
Miocardică, uneori, o complicație după o intervenție chirurgicală pe inimă sau pe organele l situate în apropiere:
- in chirurgie by-pass coronarian (cu izolarea de placi mari sau formarea de trombi rapid direct in arterei coronare);
- în timpul angiografiei;
- pentru închiderea inimii sau a unui anevrism al aortei, fără angioplastie simultană;
- cu implant de stimulator cardiac.
În acest caz, cauza de atac de cord nu sunt întotdeauna erori medicale, cele mai multe prezice complicații postoperatorii aproape imposibil.
Pentru a preveni complicatiile sunt întotdeauna atribuite la medicamente care promovează sânge diluanti.
Anomalii ale arterelor coronare
anomalii ereditare sau defecte congenitale ale arterelor coronare, provocând o încălcare persistentă a secțiunilor individuale ale inimii.
Această patologie se dezvoltă:
- in utero, fără formarea lumenul vaselor coronare;
- în încălcarea formării circulației colaterale în zonele de minimum perfuziei miocardice, de multe ori în vârful inimii;
- când o anastomoză anormale;
- când porțiunile de contracție și expansiune.
Toate aceste leziuni provoacă variații semnificative ale performanței cardiace, și ca o cauza de atacuri de cord apar la adolescenți și tineri, pentru pacienții maturi și vârsta înaintată a acestor factori cauzali nu sunt tipice.
Cauzele de atac de cord la persoanele de vârste diferite sunt diferite, dar știind cum de a provoca un atac de cord la om și care factori au un rol important în mecanismul dezvoltării sale pot fi evitate și de a reduce semnificativ riscul stării de boală.
Citește de asemenea. de ce, după un atac de cord nu este suficient aer, și cum să scape de dispnee.
Despre pericolul de atac de cord și a consecințelor sale, vom continua.